INTRODUZIONE
La valutazione dei classici parametri seminali deve essere integrata e confrontata con indagini capaci di definire la causa della dispermia, quali lo studio della motilità nel tempo, della capacità fecondante, della compatibilità della coppia e della funzionalità delle ghiandole accessorie.
Esame del liquida seminale Costituisce il primo ed indispensabile esame per la valutazione della potenziale capacità fecondante maschile.
Costituisce il primo ed indispensabile esame per la valutazione della potenziale capacità fecondante maschile.
Le informazioni che si possono ricavare da una corretta analisi dell’eiaculato sono fondamentali per la scelta delle successive indagini utili per un eventuale completamento diagnostico.
Il paziente che si accinge ad effettuare l’esame seminale dovrà essere correttamente informato sulle modalità di raccolta del seme: dal rispetto di tali regole dipende, infatti, una buona parte dell’attendibilità dello stesso esame.
La raccolta del seme deve avvenire per masturbazione, in un idoneo recipiente sterile monouso e dopo un periodo di astinenza sessuale di 3-5 giorni; occorre raccogliere la totalità dell’eiaculato, la perdita di una frazione potrebbe condizionare l’esito dell’indagine.
Per quanto possibile la raccolta del campione dovrà avvenire presso la struttura diagnostica e comunque essere consegnato non oltre i 30 minuti dall’eiaculazione.
L’indagine non dovrà essere effettuata in concomitanza di trattamenti farmacologici non inerenti alla terapia di una dispermia precedentemente diagnosticata, ed inoltre, poiché in uno stesso individuo possono verificarsi modificazioni dell’eiaculato, sarà buona norma fare ripetere l’indagine almeno 3 volte con intervallo di 30 giorni.
I parametri principali da valutare sono:
la concentrazione nemaspermica, lo studio della motilità alla 2° e 4° ora, la morfologia degli spermatozoi e l’eventuale presenza di segni infettivi e/o flogistici.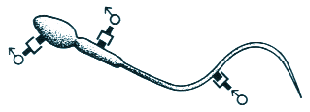
Valori considerati nella normalità
• Numero di spermatozoi/ml: > 20.000.000/ml
• Motilità progressiva lineare: 2° ora > 50%
• Morfologia: % atipie < 65%
Studio immunologico maschile
L’importanza del fattore immunologico nella riproduzione umana è stata ampiamente dimostrata:
il sistema immunocompetente in condizioni fisiologiche svolge una azione di protezione nei confronti del gamete maschile.
D’altronde lo stesso sistema immunocompetente in caso di alterazioni di questi meccanismi protettivi può aggredire sino alla sua distruzione il gamete maschile.
Da un punto di vista clinico-immunologico, la risposta immune antispermatozoo può rappresentare una causa d’infertilità o essere un fattore aggravante di un’altra patologia per solito infiammatoria.
Le principali indicazioni cliniche allo studio immunologico maschile sia su siero di sangue che su plasma seminale sono l’infertilità apparentemente idiopatica, la presenza all’esame del liquido seminale di spermatozoi agglutinati coda-coda, testa-testa, testa-coda, l’ipomotilità o l’acinesia nemaspermica, pregressi episodi di orchite ed epididimite, criptorchidismo e traumi testicolari.
Test di separazione nemaspermica
I test di separazione nemaspermica maggiormente utilizzati sono la tecnica dello swim-up e secondo i gradienti di percoll.
Queste tecniche vengono utilizzate non solo a scopo diagnostico ma anche nella preparazione del liquido seminale per programmi di fecondazione assistita, allo scopo di ottenere il numero più elevato possibile di spermatozoi mobili e con caratteristiche biochimiche e strutturali compatibili con la fecondazione.
Swim - Up
• Liquido seminale nel terreno di cultura
• Fase di incubazione in termostato
• Fase di recupero degli spermatozoi capacitati
• Fase di lettura
Gradienti di percoll
• Liquido seminale nel terreno di cultura
• Stratificazione su gradienti di percoll
• Fase di centrifugazione
• Fase di lettura
Studio biochimico del plasma seminale
Il plasma seminale è prodotto dall’azione secretoria delle ghiandole accessorie del tratto genitale maschile: vescicole seminali, prostata ed epididimi. Gli indici biochimici sono utilizzati quali markers per valutare l’attività secretoria delle stesse ghiandole, e rivestono una notevole importanza per la diagnosi differenziale tra l’ azoospermia secretoria ed escretoria.
Fruttosio: indice di funzionalità delle vescichette seminali; si utilizza per valutare la pervietà dei dotti eiaculatori.
Acido citrico: indice di funzionalità prostatica; è utile per valutare la fisiologica risposta secretoria della ghiandola allo stimolo androgenico.
Carnitina libera: indice di funzionalità epididimaria; suoi valori bassi sono compatibili con la presenza di una ostruzione e/o agenesia epididimo-defereziale.

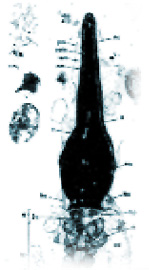 Studio ultrastrutturale dello spermatozoo
Studio ultrastrutturale dello spermatozoo
al microscopio elettronico
La microscopia elettronica applicata alla seminologia ha contribuito in modo significativo alla conoscenza della complessa organizzazione ultrastrutturale dello spermatozoo umano ed alla definizione delle specifiche specializzazioni funzionali della sue componenti subcellulari.
La capacità del gamete maschile di penetrare il rivestimento dell’oocita dipende dalle condizioni strutturali e biochimiche della membrana plasmatica ed acrosomiale e dalle fisiologiche modificazioni che si attuano in esse note come capacitazione e reazione acrosomiale.
Ogni funzione del gamete è quindi condizionata dall’integrità anatomica della substruttura cellulare.
La microscopia elettronica ci permette di valutare la morfologia delle substrutture del gamete mediante l’analisi delle componenti della testa, del collo e della coda e di evidenziare l’eventuale presenza di danni genetici a carico degli spermatozoi.