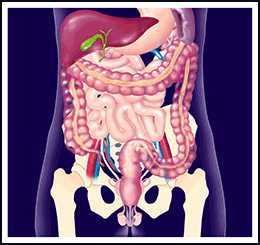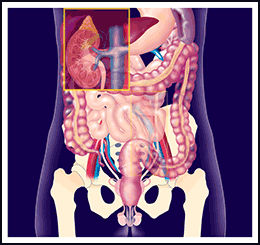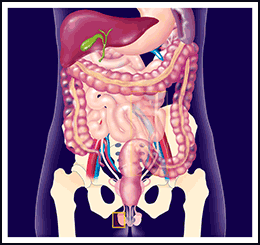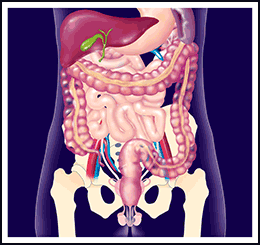
Cosa è il varicocele?
I testicoli per poter produrre degli spermatozoi di buona qualità necessitano di una temperatura inferiore a quella corporea.
La borsa scrotale rappresenta quindi un meccanismo di raffreddamento, ponendo i testicoli all’esterno del corpo.
Il funicolo spermatico rappresenta il mezzo di connessione tra i testicoli e il resto dell’apparato urogenitale, contenuto nello scavo pelvico.
È costituito dal deferente, il tubicino che consente agli spermatozoi di andare dai testicoli alla prostata, da arterie e da vene, il tutto avvolto a mò di guaina dal muscolo cremastere.
Quando le vene che decorrono nel funicolo spermatico sono sfiancate e quindi dilatate, determinano un ristagno di sangue sul testicolo sottostante alla pari di un termosifone sempre in funzione.
L’aumento della temperatura che ne consegue danneggia i processi maturativi testicolari, (spermatogenesi) determinando una riduzione del numero e della motilità degli spermatozoi.
Questa condizione è detta varicocele e per motivi anatomici si manifesta quasi sempre a carico del testicolo sinistro.
Quali sono le cause che lo determinano?
La causa può essere rappresentata da una predisposizione individuale a sviluppare varici per debolezza intrinseca delle pareti venose o dalla maggior pressione idrostatica a cui è soggetta la vena spermatica sinistra (sbocco ad angolo retto nella vena renale) rispetto alla controlaterale, che confluisce direttamente nella vena cava.
Meno frequentemente il varicocele insorge in età più avanzata, come segno clinico di affezioni addominali o pelviche che portano ad infiltrazione e/o compressione delle vene spermatiche interne.
In tali casi entrambi gli emiscroti possono essere interessati, anche con coinvolgimento bilaterale simmetrico.
Come si fa diagnosi di varicocele?
Il varicocele è molto frequente nei giovani e se non curato può danneggiare seriamente la funzione riproduttiva determinando nel tempo un calo della fertilità.
Dopo la pubertà e negli adolescenti è sempre opportuno il controllo clinico dei testicoli che già da solo può consentire di porre diagnosi di varicocele.
Deve comunque seguire un ecocolordoppler scrotale e lo spermiogramma (esame funzionale del liquido seminale).
Con questi due esami si definisce il grado del varicocele e l’eventuale danno che ne è derivato.
Esiste un solo tipo di varicocele?
Il varicocele clinicamente manifesto può essere classificato secondo tre diversi gradi di estensione e gravità, ma è preceduto da due stadi fisioanatomici in cui, pur non essendo clinicamente manifesto, può già determinare un innalzamento della temperatura del parenchima testicolare.
L’assenza ecografica di vene dilatate o la presenza di un tronco venoso dilatabile solo a livello inguinale con dimostrazione al color-doppler di reflusso all’emergenza scrotale è indice di uno stadio iniziale, compensatorio, con ipertrofia delle pareti venose, senza stasi ematica né ipertermia testicolare.
La presenza di plessi venosi dilatati, esclusivamente in sede sopratesticolare, con reflusso dopo manovra di Valsalva indica, invece, uno stadio di varicocele clinicamente latente, ma con stasi venosa determinante possibile surriscaldamento del testicolo.
La dimostrazione di vasi venosi peritesticolari di calibro normale in condizioni basali, ma dilatati e con reflusso solo durante la manovra di Valsalva, identifica uno stadio iniziale di varicocele manifesto.
A questo stadio, l’indagine clinica è solitamente negativa, ma il paziente spesso riferisce senso di gonfiore, dolenza e pesantezza scrotale dopo prolungato ortostatismo.
L’associazione di dilatazione venoso in condizioni basali e di reflusso poco evidente al color-doppler, ma incrementabile con la manovra di Valsalva, indica un varicocele manifesto di grado medio, con coinvolgimento globale del plesso pampiniforme.
In tale stadio particolare attenzione va posta allo studio del parenchima testicolare per rilevare un’eventuale iniziale ipotrofia.
Il riscontro ecografico di dilatazione venosa peritesticolare non incrementabile con manovre funzionali e di reflusso già in condizioni basali, indica un varicocele avanzato.
A questo stadio, le varicosità possono estendersi anche al plesso venoso controlaterale ed è spesso presente ipotrofia del testicolo sinistro.
Dopo la terapia chirurgica (legatura o sclerosi) è frequente il riscontro di recidive: in questi casi, la presenza di vene di calibro superiore a 3 mm associata a reflusso venoso è indice affidabile di recidiva di varicocele.
Come si manifesta il varicocele?
Clinicamente il varicocele si manifesta quasi sempre in due modi:
- Sensazione di peso con o senza dolenzia localizzata a uno o entrambi i testicoli. È causata dall’aumento della pressione del sangue e quindi dalla dilatazione delle vene plesso pampiniforme.
- L’infertilità di coppia.
Come si cura il varicocele?
Trattamento chirurgico: con un piccolo taglio inguinale (3-5 cm) e con la semplice divaricazione dei muscoli si isola la vena spermatica e la si lega prima che inizi a sfioccarsi in rami minori. L'intervento dura pochi minuti e richiede un’anestesia superficiale. Può essere eseguito in regime di day-hospital.
Trattamento radiologico: è il trattamento di elezione delle recidive chirurgiche del varicocele. Consiste nella chiusura della vena spermatica e delle sue eventuali collaterali con una tecnica radiologica di sclero-embolizzazione selettiva che consente di raggiungere.
Tale procedura di trattamento endo-vascolare, sotto guida radioscopica, consente in mani esperte, chiudere il plesso dilatato nel giro di pochi minuti, quasi in assenza di fastidio e di complicanze.
Il trattamento viene eseguito in regime di Day-Hospital o con un giorno di ricovero in funzione dell’organizzazione della struttura accogliente, con risoluzione del problema in via definitiva in un’altissima percentuale di casi.
Sia che venga corretto con tecnica chirurgica o radiologica la verifica del trattamento è
a sei mesi con un nuovo controllo dello spermiogramma e dell’eco-color-doppler per verificare
l’assenza di reflussi.
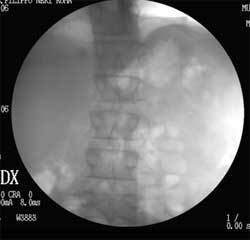
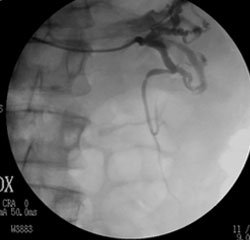
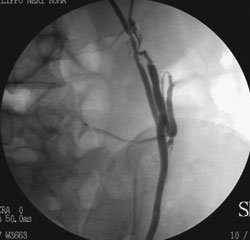
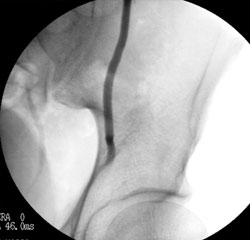
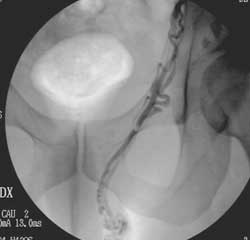
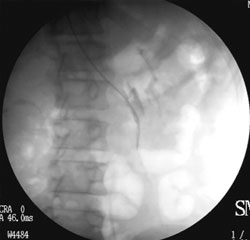
Es. di trattamento sclero-embolizzante della vena spermatica sinistra
1. Cateterizzazione della vena spermatica
2. Flebografia della vena spermatica: origine dalla vena renale sinistrara
3. Flebografia della vena spermatica: tratto lombare
4. Flebografia della vena spermatica: tratto pelvico
5. Flebografia del plesso pampiniforme
6. Risultato dopo trattamento chiusura della vena spermatica